Outorgado pela Anatel em maio de 2014 para o SCM-Sistema de Comunicação Multímida
Outorgado pela Anatel em maio de 2014 para o SCM-Sistema de Comunicação Multímida
Canal Jornal de Saúde
![]() Leia o blog do Jornal de Saúde
Leia o blog do Jornal de Saúde![]() Anuncie no Jornal de Saúde - classificados
Anuncie no Jornal de Saúde - classificados![]() Ouça a Rádio Jornal de Saúde -Bhte, 28//03/2022 às 7h30 -1a. Edição
Ouça a Rádio Jornal de Saúde -Bhte, 28//03/2022 às 7h30 -1a. Edição
PAZ PIACE PAIX МИР -和平 PAZ EM TODOS... O MUNDO. Leia Salmo 72 |
|---|
D E R M A T O L O G I A
BHTE, 20 DE JUNHO DE 2024
Dia Mundial do Vitiligo: doença pode ser controlada Tratamento individualizado é recurso mais eficiente para minimizar os impactos da patologia, que atinge um milhão de brasileiros
Junho, 2024 – O Dia Mundial do Vitiligo, 25 de junho, foi criado, em 2011, pela Organização das Nações Unidas (ONU), para despertar a conscientização sobre a doença e combater o preconceito. Conforme o Ministério da Saúde (MS), a patologia atinge de 0,5% a 2% da população mundial. No Brasil, são mais de um milhão de pessoas (0,54%). Theodoro Habermann Neto, dermatologista do Vera Cruz Hospital, em Campinas (SP), explica que a doença é caracterizada pela despigmentação da pele. “São lesões, em algumas regiões do corpo, de aparência esbranquiçadas, causadas pela diminuição ou ausência de melanócitos, as células que produzem a melanina, que dá a cor da nossa pele”, define.
Segundo o MS, no Brasil o vitiligo acorre em 1,2% das pessoas brancas e 1,9% das pardas/negras, configurando entre as 25 doenças dermatológicas mais frequentes em todas as regiões do país. “A causa ainda não está bem definida, mas já sabemos que fenômenos autoimunes, traumas emocionais, estresse e ansiedade podem desencadear ou agravar a doença”, explica Habermann.
O tamanho da lesão pode variar e acometer várias partes do corpo. “Normalmente, os pacientes têm diminuição de sensibilidade na região afetada ou podem ter dor. O vitiligo pode acometer a área segmentar (ou unilateral), ou seja, em apenas uma parte do corpo, também podendo ocorrer em pelos e cabelos, que acabam descoloridos; e a área não-segmentar (ou bilateral), que é o tipo mais comum, que manifesta dos dois lados do corpo, por exemplo, duas mãos, dois pés, dois joelhos, etc. Também pode surgir no nariz e na boca. A região afetada perde a cor, em algumas fases há o aumento da lesão e em outras há a estagnação. Esses ciclos podem correr durante toda a vida e a duração e as áreas pigmentadas tendem a se tornar maiores com o passar do tempo”.
Diagnóstico Ao suspeitar de alguma mancha mais clara pelo corpo, o ideal é procurar um dermatologista. “O diagnóstico é feito clinicamente e, em alguns casos, é preciso realizar uma biópsia, que é a retirada de um pedacinho da pele, para confirma-lo. Exceto na borda da visão, que a gente faz um teste com a Lâmpada de Wood, que é uma luz negra, específica para ajudar na detecção da doença em pacientes com pele branca”.
Segundo o dermatologista, exames de sangue também são comuns para avaliar se o vitiligo tem alguma doença autoimune associada, como hepatite, doença de Addison e problemas de tireoide. “Também é válido ressaltar que 30% dos pacientes têm algum familiar que já apresentou a doença. Então, é muito importante procurar um dermatologista habilitado pela Sociedade Brasileira de Dermatologia, que possa dar o diagnóstico, fazer o melhor tratamento e a melhor investigação do quadro”, ressalta.
Tratamento Embora o vitiligo ainda não tenha cura, existem tratamentos bastante eficientes que devem ser adotados de forma individualizada. “O foco é cessar o aumento das lesões, estabilizando o quadro, e também promover a repigmentação da pele. Existem medicamentos à base de cremes que estimulam a produção de melanina, derivados da vitamina D e corticoides. Outra opção é a fototerapia, um banho de luz, com radiação ultravioleta, que é indicado para todas as formas de vitiligo com resultados muito bons, principalmente em lesões de face e tronco. Já o ultravioleta com UVA também pode ser adotado, desde que sejam tomados todos os cuidados com o risco de envelhecimento e câncer de pele. Há ainda tratamentos com laser e técnicas cirúrgicas, como transplante de melanócitos”.
Segundo Habermann, algumas medicações imunobiológicas estão em fase de pesquisa na Europa e nos EUA e, em médio prazo, devem checar ao Brasil, representando mais um importante avanço no tratamento. Para melhores resultados, a orientação do dermatologista é para que o paciente com a doença tenha o acompanhamento psicológico. “Sabemos que as lesões de pele impactam muito na qualidade de vida e autoestima do paciente, por isso é importante que se tenha o suporte psicológico de um profissional, o que irá contribuir, inclusive, para os melhores resultados do tratamento e evitar que problemas como depressão e ansiedade, por exemplo, interfiram na terapêutica adotada”.
Sem receitas caseiras O médico chama a atenção para os ditos “medicamentos milagrosos”, que muitas vezes são receitas dadas por pessoas leigas no assunto. “Podem levar a riscos de queimadura, deixar as áreas ainda mais brancas e causar reações mais graves. Portanto, o tratamento de vitiligo é individual, deve ser discutido sempre com o dermatologista e cada caso é um caso, não devendo-se passar uma coisa igual para todos. Depende da característica de cada pele, de cada paciente, e os resultados vão variar de uma pessoa para outra. Por isso, é importante procurar um dermatologista para saber qual é o melhor controle da doença e qual a repigmentação mais adequada”, orienta.
Cuidados importantes Para as pessoas com histórico familiar da doença, algumas medidas podem ser adotadas. Tais como observar periodicamente a pele, evitar o uso de roupas apertadas que provoquem atrito e pressão sobre a pele, fazer uso diário de filtro solar e manter o controle em situações de estresse.
|
|---|
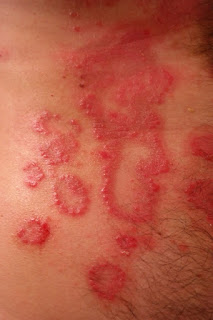
ALOPECIA AREATAA doença que acometeu Jade, esposa de Will Smith e que gerou o tapa em Chris Brown Dra. Simone Neri, dermatologista
Conhecidapopularmente como “pelada”, é uma condição caracterizada por perda de cabelo ou de pelos em áreas arredondadas ou ovais do couro cabeludo ou em outras partes do corpo (cílios, sobrancelhas e barba, por exemplo). Acomete de 1% a 2% da população, afeta ambos os sexos, todas as etnias e pode surgir em qualquer idade, embora em 60% dos casos seus portadores tenham menos de 20 anos.
Segundo a Sociedade Brasileira de Dermatologia (SBD) Alopecia areata é uma doença inflamatória que provoca queda de cabelo. Sua característica é ser progressiva resultando frequentemente em falhas circulares sem pelos ou cabelos. A extensão dessa perda varia, sendo que, em alguns casos, poucas regiões são afetadas. Em outros, a perda de cabelo pode ser maior. Há casos raros de alopecia areata total, nos quais o paciente perde todo o cabelo da cabeça; ou alopecia areata universal, na qual caem os pelos de todo o corpo. A alopecia areata não é contagiosa.
Fatores emocionais, traumas físicos e quadros infecciosos podem desencadear ou agravar o quadro. A evolução da alopecia areata é imprevisível.
O cabelo sempre pode crescer novamente, mesmo que haja perda total. Isto ocorre porque a doença não destrói os folículos pilosos, apenas os mantêm inativos pela inflamação. Entretanto, novos surtos podem ocorrer. Cada caso é único. Estudos sugerem que cerca de 5% dos pacientes perdem todos os pelos do corpo.
Entre as possíveis causas do distúrbio, estão fatores genéticos (quando há outras pessoas na família com o problema), imunológicos (fatores genéticos interagem com fatores ambientais, como o estresse ou a presença de micro-organismos, para disparar uma resposta imunológica que lesa o folículo piloso).
Em alguns casos, a alopecia areata pode estar associada a enfermidades de natureza imunológica, como tireoidites, diabetes, lúpus, vitiligo, rinites e a outras condições alérgicas.
Como fazer o diagnóstico da doença? Além da boa anamnese e do exame clínico, para o profissional tricologista médico, existe ainda mais uma alternativa diagnóstica muito valiosa: a biópsia. Na suspeita de alopecia cicatricial, o exame anátomo patológico é imperativo para avaliar o tipo de infiltrado inflamatório que está destruindo o folículo. Nos casos suspeitos de Alopecia Areata, o material deve ser coletado em áreas com folículos presentes, preferencialmente na borda das lesões.
Outro exame que auxilia muito no diagnóstico diferencial das alopecias é o exame de tricoscopia. É uma técnica simples de consultório que pode ser realizada com dermatoscópio manual ou sistema digital de videodermatoscopia. Baseia-se na análise das estruturas como hastes capilares, orifícios dos folículos pilosos (pontos), epiderme perifolicular, vasos sanguíneos que podem ser visualizadas com o dermatoscópio que faz um aumento de 10 a 20 vezes o tamanho da lesão.
Tratamento da alopecia areata Diversos tratamentos estão disponíveis para este tipo de alopecia. Medicamentos tópicos como Minoxidil, corticoides e antralina podem ser associados a tratamentos mais agressivos como sensibilizantes (difenciprona) ou metotrexate.
No caso de pequenas áreas de alopecia normalmente são injetados corticoides em consultório médico, além da orientação do uso de Minoxidil diariamente pelo paciente. No caso de áreas maiores, pode-se aplicar corticoides no couro cabeludo além de serem usados por via oral.
Outros tratamentos para alopecia areata envolvem aplicação de produtos químicos, como antralina, difenilciclopropenona ou dibutilester do ácido esquárico ao couro cabeludo para induzir uma leve reação irritante ou leve reação alérgica que, às vezes, promove o crescimento capilar. Esses tratamentos são em geral administrados a pessoas que apresentam perda de cabelo amplamente disseminada e que não tenham sido beneficiadas por outros tratamentos.
Para casos mais graves, as pessoas podem receber metotrexato administrado por via oral. Esse medicamento pode ser combinado com corticoides tomados por via oral. Os medicamentos chamados inibidores da janus quinase (JAK), que são usados no tratamento de outros distúrbios autoimunes e do sangue, podem ser úteis no tratamento de alopecia areata. A opção deve ser realizada pelo dermatologista em conjunto com o paciente.
Os tratamentos visam controlar a doença, reduzir as falhas e evitar que novas surjam. Eles estimulam o folículo a produzir cabelo novamente, e precisam continuar até que a doença desapareça.
Dra. Simone Neri – DERMATOLOGISTA E TRICOLOGISTA - CRM 80.919 |
|---|
Bhte, 04/09/2021
|
|---|
Bhte, 02/03/2021
|
|---|
Leia a revista Jornal de Saúde digital e participe da Campanha
Jornal de Saúde - Todos os Direitos Reservados a Marcelo dos Santos-ME
Provisório: Rua Além Paraíba, 215 - Bairro Lagoinha - BH/MG.
e what sapp 31 9923-24188/97110-6665
contato
 Entre em Contato com o Jornal de Saúde
Entre em Contato com o Jornal de Saúde
contato@jornaldeaude.gmail.com
 contato: contato@jornaldeaude.gmail.com
contato: contato@jornaldeaude.gmail.com